7月以来,中国各地肺炎支原体的感染率逐月攀升,逐渐引起了大众的关注,这个小小的病原体也从不被人注意的角落走到了大众的视野前。面对细菌病毒,大家都非常熟悉,那么,肺炎支原体是细菌吗?还是病毒?它究竟是怎样的一个病原?今天,就让我们一起来了解这种特殊的病原体吧。
肺炎支原体的发现
说到肺炎支原体之前,我们要先提到一种临床综合征“非典型肺炎”。上个世纪40年代,临床医生们发现了一些得了肺炎的病人,患者有头痛、发热、咳嗽等肺炎的临床表现,但是临床样本无用常规的细菌革兰氏染色以及培养的方法进行检测和鉴定。鉴于当时无法明确究竟是什么病原引发的,为了将其与传统的也就是典型的细菌性肺炎相区别,故将其命名为“Atypical Pneumonia”1942年,美国科学家伊顿Eaton等人用收集自78例非典型肺炎患者的呼吸道样本感染大鼠,发现大鼠出现了肺炎的表现,他认为这是一种“Atypical pathogen”,并将其命名为“伊顿因子”。在后来的很长一段时间内,临床医生和科学家们都认为伊顿因子是一种流感样病毒,虽然科学家们发明了很多的检测这种非典型病原体的检测方法,但是伊顿因子的神秘面纱一直没有被揭开。直至1961年,美国科学家在含有马血清和酵母的培养上培养出了这种病原体,这种长得像“油煎蛋”菌落的病原终于被揭开了神秘的面纱。在1962年,这种多年来被误认为是流感样病毒的“伊顿因子”终于有了自己的名称-肺炎支原体。

伊顿医生,美国,微生物学家,1904-1958
首都儿科研究所曹玉璞教授是国内肺炎支原体研究的先驱者
让我们再将目光放回到上世纪70年代的中国,这个时期,我国的医学水平还较为落后,针对肺炎支原体,国内的研究还处于零的阶段。1977年,时任首都儿科研究所细菌学研究室主任的曹玉璞教授临危受命,主持卫生部“小儿肺炎支原体感染”的研究课题,开始了肺炎支原体的相关研究。她从丹麦引进了肺炎支原体国际标准菌株,参考文献自行研制了国内肺炎支原体培养基,首次在我国建立了肺炎支原体培养方法。1979年,一名患肺炎伴严重贫血患儿引起了大家的关注,这位血色素只有6g的患儿让临床大夫们的不知如何下手。曹玉璞教授查阅国内外资料,直觉这是肺炎支原体感染,于是她带领科室成员驱车100公里赶到患儿住所进行采样,从血清学和病原学两方面确诊了这例患儿支原体肺炎的诊断,并从患儿的咽拭子标本中分离出的我国第一株肺炎支原体临床株。这让大家对肺炎支原体又有了新的认识,自此,我国对肺炎支原体感染的研究也迈入了高速发展的阶段。

曹玉璞,首都儿科研究所,微生物学家,1920-2017
肺炎支原体的形态与结构
自1962年肺炎支原体被发现以来,国内外的学者对其做了大量的研究,它的真实面貌也逐渐展现在了我们的面前。众所周知,细菌一般都有典型的细胞壁、细胞膜和细胞核的结构。但令人惊讶的是,虽然肺炎支原体也是细菌,但它却没有最外层的细胞壁的结构。而且它的细胞大小只有0.1-0.2um,相当于一根头发直径的六百分之一。由于它的大小比正常的细菌小的多,很难用普通光学显微镜观察到。如果将它放在电镜下进行观察,就会发现这种病原体具有一个典型的尖端样的结构,我们将其称之为“粘附细胞器”。不要小看这个结构,这可是肺炎支原体致病的重要武器,它通过这种吸盘样的尖端样结构牢牢粘附在人体的呼吸道表面,还可以像蚯蚓一样在呼吸道细胞表面进行滑行,从细胞摄取营养并进行对呼吸道细胞造成损伤,同时也让其很难被清除,进而导致慢性感染。因此,肺炎支原体通常通过有症状患者密切接触后通过“呼吸道飞沫”传播。肺炎支原体可引起任何年龄人群的感染,是儿童社区获得性肺炎的重要病原体。
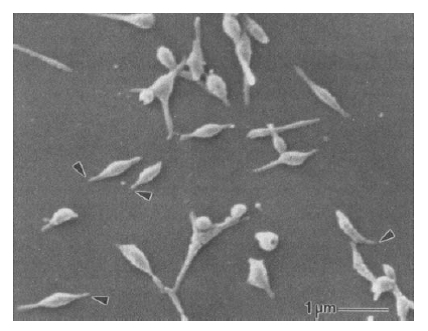
肺炎支原体电镜观察,Mp呈短细丝状,可见细胞尖端结构(摘自:K.B.Waites,Clin.Microbiol.Rew.2004,17(4):697-728)
肺炎支原体的生长与繁殖
病原体都要进行生长和繁殖来不断壮大和扩散自己,肺炎支原体也不例外。这种狡猾的微生物有自己独特的生存方式。科学家们在1996年完成了肺炎支原体的基因组测序工作,发现它的基因组大小只有大肠杆菌的五分之一。在进化的过程中,肺炎支原体把自己的基因组精简到了极致,仅仅保留了维持基础生命代谢所需的基因,这也导致了这种小巧的病原体无法独立在体外生存,必须要寄生在我们人体的细胞上。科学家们需要提供营养非常丰富的培养基才能在体外对它进行培养,这也是肺炎支原体体外生长极为缓慢的原因--普通的细菌15分钟就可以繁殖一代,肺炎支原体1-6h才繁殖一代。这种苛刻的培养条件和缓慢的生长速度令广大临床医生们也深感无奈,这也是其在被发现后的20年才被人工培养出来的重要原因。
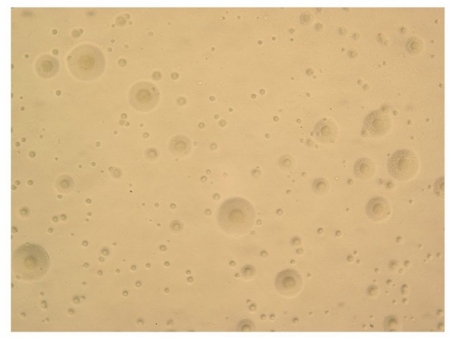
肺炎支原体典型的“油煎蛋样”菌落形态(摘自:SarayaT.Front Microbiol.201622;7:364.)
肺炎支原体的致病机制与治疗
每种病原菌都有自己的“利器”来进行攻击,肺炎支原体在粘附在人类的呼吸道上皮细胞后,首先与呼吸道的细胞膜发生融合,通过自己的各种水解酶,核酸酶对造成损伤细胞,同时,肺炎支原体可以产生一些毒素类蛋白或者细胞因子,如一种叫做CARDS的社区获得性呼吸窘迫综合征毒素等,直接对细胞造成损伤。由于肺炎支原体研究的起步较晚,目前还有许多潜在的致病机制等待探索。前面我们提到,肺炎支原体缺乏细胞壁成分,这也就导致了目前市场上针对细胞壁的治疗药物无法发挥作用,例如β内酰胺类抗生素等。因此,只有大环内酯类、四环素类和喹诺酮类抗生素可以用于治疗。
肺炎支原体的实验室诊断
实验室检测能帮助我们判断是否有肺炎支原体感染,对于细菌来讲,培养法是检测的“金标准”,能在培养基上看到菌落是最直接的证据。但如上所说,肺炎支原体的生长速度极为缓慢,通常临床标本从培养到看到细菌的生长需要2-3周甚至更长的时间,因此,这种方法虽然是金标准,但是在临床检测上是无法应用的,目前大多数用于科学家开展研究使用。目前在大多数的基层医院开展的肺炎支原体的检测方法是血清学检测方法,也就是我们在检测报告单上经常看到的“肺炎支原体IgM阳性/阴性”的检测结果了。这种检测方法主要是是针对肺炎支原体感染后产生的抗体进行检测,由于操作简便,采集指尖血就可以检测,是目前肺炎支原体主要的检测方法,但是由于抗体的产生通常需要两周左右,所以存在许多肺炎支原体感染的病例在感染后的前两周内由于还没有产生足够高的抗体水平,这个时候检测抗体的时候是阴性结果,容易导致许多病例没有被正确检出。核酸检测是目前肺炎支原体推荐的检测方法,这种检测方法我们在新冠感染期间已经非常熟悉了,采集口咽或鼻咽拭子即可用于PCR的检测。随着科学的发展,核酸检测的方法操作也变得较为简单,加之检测的敏感性和特异性较好,PCR检测已成为临床上广泛使用的诊断方法。
肺炎支原体的基因型与流行
任何生命体都不是完全一样的。从外表来看,肺炎支原体这个大家族的成员彼此似乎没有差异,但是科学家们对它的基因组和其他特征进行分析发现,其中一个重要的粘附蛋白-P1蛋白的差异较大。根据P1蛋白种类的不同,肺炎支原体可以被分为两大类,我们将其称之为1型和2型。对病原进行分类的意义非常重要,由于我们的人体在感染不同型别的肺炎支原体后也会产生不同的抗体,因此,科学家们推测每隔3-7年出现的肺炎支原体的周期性流行可能与一个基因型向另外一个基因型的转变有关,暴露于一个基因型可能会引起短暂的群体免疫从而清除该基因型的感染,另外一种基因型却会趁机缓慢占据优势,直至演变出下一次流行。在同一大环境下,两个基因型是可以共同流行的。通过上面的介绍,我们对肺炎支原体是不是有了一个新的认识呢?人类与病原微生物的多年以来一直在进行着此消彼长的斗争。虽然肺炎支原体比较狡猾,但是我们人类强大的免疫系统定能战胜它!



